寝たきりなどによって、長時間圧迫された部位の血流が悪くなることで起こる皮膚の損傷や潰瘍(かいよう※)を「褥瘡(じょくそう)」といいます。一般的に「床ずれ」ともいわれます。
褥瘡に関する正しい知識を知らぬまま介護をしていると、褥瘡が発生して重症化してしまう危険があるので、注意が必要です。
痛みや不快感を訴えられない多くの方の身体を守るために、正しい知識を得て、適切なケアを行っていくことが介護職に求められる役割のひとつとなっています。
この記事では、褥瘡の症状や原因、好発部位などの基礎知識から予防法やケアに関する知識までを解説します。
解説してくれるのは、元介護施設長で春日部在宅診療所ウエルネス院長の笹岡大史(ささおか たいし)先生です。
※潰瘍(かいよう)とは、皮膚や粘膜などにできる、深部にまで及ぶ組織の欠損のこと

春日部在宅診療所ウエルネス 院長 笹岡大史先生
北里大学医学部卒。東京医科歯科大学難治疾患研究所で遺伝子を専攻し医学博士を取得する。循環器内科医として北里大学病院、足利赤十字病院(栃木県)、清水厚生病院(静岡県)、北里大学メディカルセンターで循環器内科部長・臨床准教授・病院長補佐を歴任。超高齢社会となった社会的背景に危機感を感じ、慶応義塾大学大学院経営管理研究科週末集中コースで介護医療保険制度・経営管理を学び、介護老人保健施設で施設長を経験する。その後、埼玉森林病院(精神科)に内科医として勤務し、現在は春日部在宅診療所ウエルネスを開設し院長を務める。
目次
褥瘡(じょくそう)とは
褥瘡(じょくそう)とは、寝たきりなど長時間の同じ体位によって血行不良を生じ、皮膚や周辺組織が壊死(えし)した状態をいいます。一般的に「床ずれ」ともいわれます。
褥瘡の初期症状は、「発赤(はっせき・ほっせき)」といい、皮膚が赤くなります。重症化すると、皮膚や肉がただれて穴が開き、骨まで見えてしまう状態になります。そうなると完治に時間がかかってしまうので、早期の発見と対処、そして予防が重要なのです。
褥瘡になりやすい状態とは
褥瘡は、早期発見の前に予防が大切です。予防するには、褥瘡になりやすい人を知っておく必要があるため、下記で「褥瘡になりやすい条件」を紹介します。
- 自力で体位変換ができない
- 食事摂取量が減り栄養状態が悪い
- 皮膚にむくみがある
- 排泄物などによる皮膚のふやけ
- 免疫力の低下
- 皮膚の摩擦・ズレ、圧迫などの負荷
- 糖尿病、動脈硬化などによる血行不良
- 睡眠薬、安定剤、抗精神病薬の多剤併用
詳しくは、後述する「長時間圧迫だけではない!褥瘡発生の原因とは」で解説します。
褥瘡の症状とは
褥瘡は進行度合いによって、症状が異なります。
その症状によって褥瘡のステージは分かれており、大きくⅠ度、Ⅱ度、Ⅲ度、Ⅳ度の4つに分類されます。
褥瘡の症状を理解するには、まず、褥瘡の症状に深く関わる皮膚の構造について知っておく必要があります。
皮膚は、いくつかの層によってできており、大きく分けると3つの層でできています。
皮膚の表面である表皮、その下の真皮、さらに下の皮下組織という3層の構造となっています。褥瘡が進行することによって、表皮から真皮、真皮から皮下組織へと深い層に損傷が生じます。
以下では、褥瘡の症状を4つのステージに分けて解説しましょう。
褥瘡のステージ(Ⅰ度~Ⅳ度)
ステージⅠ
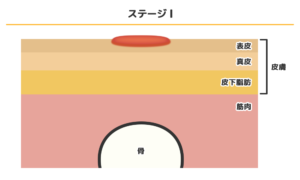
褥瘡の最初の段階であるステージⅠの症状は、一部の皮膚が赤くなります。皮膚の損傷は赤みが出ている表皮内のみです。
ステージⅡ
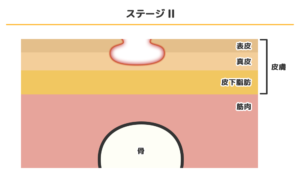
ステージⅡの症状は、一部の皮膚の表皮がはがれるなど浅い損傷をともなった赤色になり、真皮部分が欠損している状態です。水疱ができたり、「びらん」といって、脆弱になった表皮が真皮から剥がれて滲出液(しんしゅつえき)が出た状態になったりすることもあります。
皮膚の損傷によって、細菌感染を起こすリスクがあります。
ステージⅢ
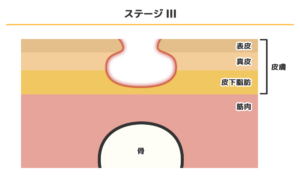
ステージⅢの症状は、表皮・真皮が損傷し、皮下組織内の皮下脂肪が見える状態です。ポケット(傷口がポケットのようにあいている状態)ができていることもあります。
皮膚の損傷によって、細菌感染を起こすリスクがあります。
ステージⅣ

ステージⅣの症状は、表皮・真皮・皮下組織が損傷し、骨や筋肉が見える状態です。ポケットを伴うことが多いです。
皮膚の損傷によって、敗血症(細菌が血管やリンパ管中に入って、全身的な反応や臓器障害を引き起こす病気)などにかかるリスクがあります。
色でも識別可能!褥瘡の色について
上記ステージは、一般的な褥瘡の症状と進行順序です。しかし、必ずしもステージⅠから順番に進んだり、上記のような症状が出たりするわけではなく、イレギュラーな症状や進み方が現れる場合もあるので、注意が必要です。
たとえば、表皮はきちんと張っていたとしても、真皮や皮下組織にぽっかり穴が開いてポケットが形成されていることもあります。
そのような場合は、皮膚の色が黒くなっていることが多いです。
このように、皮膚の色でも褥瘡を識別することがあります。
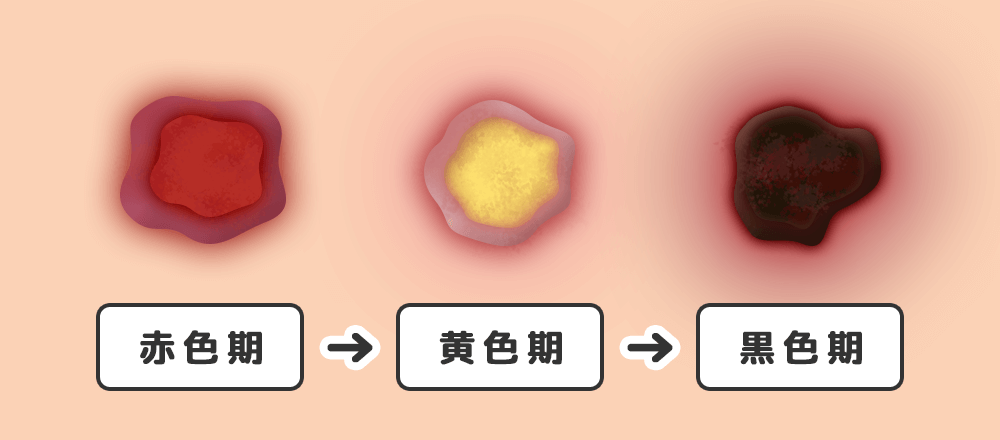
褥瘡の色は、大きく「赤色」「黄色」「黒色」の3色に分けられます。
褥瘡の進行度が一番大きいのが「黒色」、次に「黄色」、最後に「赤色」というイメージです。
「赤色」の皮膚は、血液の流れがいいことを表しています。血液の流れが良いと、傷が治りやすくなります。皮膚が黄色や黒色になっている場合は、皮膚の状態が悪く、壊死している可能性がありますので、注意したいポイントです。
長時間圧迫だけではない!褥瘡発生の原因とは
褥瘡の直接的な原因としては、寝返りが打てず、同じ場所を長時間圧迫している状態があげられます。
しかし、その直接的な原因以外にも、間接的に褥瘡発生を誘発する原因となっているものがあります。それは「全身的な原因」「皮膚の原因」「社会的な原因」の3つです。
全身的な原因
全身的な要因としては、下記が挙げられます。
- 低栄養
- 痩せている
- 抗がん剤などの薬を服薬している
- 痛みを感じづらい病気
- 麻痺・拘縮(こうしゅく)など身体を動かしにくい病気
- 糖尿病や動脈硬化による血行不良
- 終末期の場合
全身的な原因で代表的なものは、「低栄養」と「痩せている」ことです。
高齢者になると、食が細くなり、食べる量が減ります。さらに、体調不良や歯の状態から、ごはん(おかゆ)とみそ汁のみで食事を済ましてしまう人も多いです。少量のごはんと漬物とみそ汁のような、たんぱく質の少ない食事では、栄養不足になってしまいます。身体の栄養状態が悪いと、皮膚の状態も悪くなり、褥瘡の発生リスクを高めます。
痩せている状態は、皮下脂肪が少なく、骨が出っ張っています。骨が出ている部位は、圧力が集中しやすく、より褥瘡ができやすくなります。
さらに、抗がん剤やホルモンの一種であるステロイド剤などの免疫力を低下させる副作用のある薬は傷が治りにくくなり、褥瘡発生の要因となります。
罹患している病気によっては、褥瘡発生のリスクを高めるものもあります。認知症の方の中には痛みに鈍感になる人も。本人からの痛みの訴えが出ないために、誰も気づかずに褥瘡へと進行しているケースもあります。麻痺や拘縮のある方は身体を動かすことが困難なため、同じ部位を圧迫しがちになり、褥瘡が発生しやすくなります。
皮膚の原因
皮膚の原因としては、下記が挙げられます。
- 皮膚への摩擦、ズレ
- 不衛生な皮膚の状態
- 乾燥や老化によって、皮膚にたるみやしわがある
皮膚の原因で代表的なものは、「皮膚への摩擦、ズレ」です。
シーツや衣類のしわやギャッジアップ(※注1)によって摩擦が生じ、皮膚への圧迫や皮膚組織のズレが起きます。このような状態は、褥瘡が発生しやすくなり、「背抜き(※注2)」と呼ばれる介護技術が必要にます。
汗や失禁による不衛生な皮膚の状態も褥瘡発生のリスクを高めます。汗や尿によって、皮膚がふやけると、皮膚に弾力性がなくなり傷ができやすい状態になります。さらに傷の周辺が不衛生な状態だと傷が悪化しやすくなります。
乾燥や老化による皮膚のたるみやしわも、皮膚の弾力性がない状態のため、褥瘡ができやすくなります。
※注1:ギャッジアップ(ギャッチアップ)とは、ベッドの背部や脚部を上下に調整すること
※注2:背抜きとは、身体を一時的にベッドから離して、摩擦やズレを解放すること
社会的な原因
社会的な原因としては、下記が挙げられます。
- 介護力不足
- 情報不足
そもそも体位変換をする介護者がいなかったり、体位変換の回数が少なかったりすると、褥瘡ができやすくなります。また、情報不足によって、訪問介護やデイサービスなどの受けられる介護サービスやエアーマットなど褥瘡予防に特化したベッド・マットレスを利用できず、褥瘡へと発展していくケースもあります。
褥瘡の早期発見するために必要な好発部位の知識
褥瘡は、重症化すると非常に治りが遅くなり、手厚いケアが必要となります。そのため、重症化する前の早期発見がとても大事です。
ひと昔前は、重症化した段階で見つかるケースが多く、皮膚移植をする患者さんも少なくありませんでした。それが、だんだんと日本の制度も発展し、対策が整ってきたため、重症化した状態で褥瘡を発見するケースは減ってきていると感じます。
高齢者のケアをする介護職員が増え、適切な介助を行っているおかげでもあります。
褥瘡のできやすい場所
褥瘡を早期発見するためには、褥瘡のできやすい場所を認識しておく必要があります。
できやすい部位にすこしでも発赤を確認したら、すぐに医師や看護師、ケアマネジャーなどの関係各所に連絡するようにしましょう。
下記では、褥瘡のできやすい場所をイラストで紹介します。
イラストで確認!褥瘡のできやすい場所
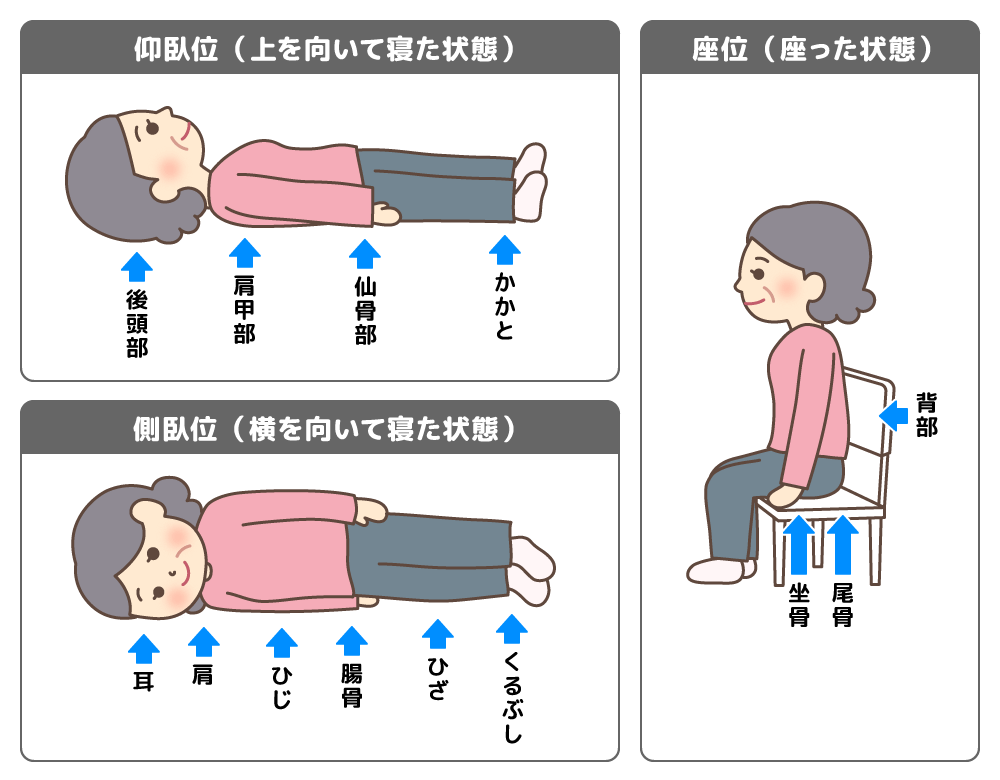
褥瘡が最もできやすい好発部位は「仙骨部」です。仙骨部の皮膚は褥瘡ができやすいため、注意深く観察している人も多いかと思います。
しかし、「かかと」など、仙骨部以外にも褥瘡ができやすい場所はあります。漫然と皮膚を観察するよりは、褥瘡ができやすい部位をきちんと認識して観察するほうが「この部分にできた発赤ってもしかして?」と、褥瘡の可能性を疑うことができます。
このような知識が早期発見につながると思うので、意識してもらえるといいと思います。
介護現場の風通しの良さが、褥瘡の早期治療につながる
早期発見後は、早期治療が大切です。早期治療をするために大事なことは「介護現場の風通しの良さ」。
介護職員が「これは褥瘡の発赤かもしれない」と思ったとしても、医師や看護師、ケアマネ、上司などの関係各所への報告がしづらい環境であれば、「大したことなかったら、仕事を増やしてしまうだけなので申し訳ない」と思ってしまい、報告につながりません。また、褥瘡を発生させたことで介護職員が責められるような環境であれば、ますます報告がしづらくなります。
栄養不足で、骨の形がわかるほど脂肪が少なく痩せている人など、高齢者のなかには褥瘡が発生しやすい条件が整っている人もいます。
褥瘡の条件が整っている高齢者に対しては、一生懸命ケアをしていたとしても、起こるときは起こります。そのことを組織としてきちんと理解し、褥瘡の報告がしやすいような風通しの良い環境を整えることも重要だと思います。
褥瘡の5つ予防法
褥瘡は、早期発見以上に予防が大切です。
予防できる褥瘡はしっかりと予防して、高齢者の負担も介護者の負担も軽減していってほしいと思います。
以下では、褥瘡の予防法について説明します。
予防法①:定期的な体位変換

体位変換によって、圧力がかかる部位が変化するため、同じ部位の皮膚への長時間圧迫を回避することができます。体位変換後は、クッション等を身体のすきまにはさむことによって、体圧分散や筋肉の緊張が緩和できるポジショニングを行うことも大切です。
体位変換は2時間に1回程度を目安に行いましょう。
予防法②:栄養管理

褥瘡の原因となる「低栄養」を避けるために、栄養管理を行うことは、重要な予防法のひとつ。
積極的に、肉や魚、大豆などのタンパク質を摂取してもらうように促しましょう。
「痩せすぎているな」「低栄養状態かもしれない」と思う場合は、総合栄養剤であるエンシュア等を処方してもらってもいいと思います。しかし、エンシュアは味が甘すぎたり、さらっとしていないので飲みづらいと思って拒否する方もいるかもしれません。そういう方には、ドラッグストアで手に入る栄養剤を選択肢のひとつにしてもいいと思います。市販の栄養剤は、いろいろな味があり、食べやすい・飲みやすいものも多くあります。
低栄養は一朝一夕では改善できません。継続した栄養管理を行うためには、無理やり摂取させるのではなく、本人が「飲んでみようかな」と思えるような工夫も大切です。
また、高齢者は嚥下(えんげ)障害が進みやすいという特徴があります。そのため、嚥下リハビリテーション(パタカラ体操、唾液腺マッサージ、口腔周囲筋マッサージ、口腔内ストレッチなど)の知識も知っておいたほうがいいでしょう。
予防法③:身体の清潔保持

汗や失禁などによる湿気や汚れは、褥瘡が発生しやすくなる原因のひとつです。
余分な湿気・汚れを除去するために、通気性の良いオムツを使用し、オムツ交換時には、尿や便を丁寧に拭きとりましょう。汗をかきやすい時期は、通気性の良い衣服を着用させ、汗をかいていたらこまめに更衣介助をしましょう。
肌は、清潔に保つことで新陳代謝の促進にもなります。血行が良くなる入浴もオススメです。入浴が難しい場合は、清拭で対応しましょう。
予防法④:シワをのばし、摩擦を除去する

褥瘡は、衣服やシーツのシワ・縫い目が当たることによっても発生します。衣服やシーツのシワを伸ばし、縫い目が皮膚に当たらないように配慮しましょう。
また、ベッドをギャッジアップし、上体を起こすときなどは摩擦やズレが生じます。摩擦・ズレは褥瘡の大きな原因となるので、ギャッジアップし終えたら、除圧(背抜き)をしましょう。
一般的には、下肢の部分のベッドを先に上げ、上肢の部分のベッドを上げるすることで、上肢のズレ落ちが防げます。さらに、ギャッジアップ後には、身体とベッドなどの接触部分を離す背抜き・足抜きを行うことで除圧できるため、試してみてください。
予防法⑤:体圧分散用具を活用する

福祉用具のなかには、褥瘡予防用のマットレスやベッド、クッションがあります。それらを活用することによって、体圧が分散され、褥瘡になりにくくなり、体位変換の頻度を減らすことができます。
褥瘡ができてしまったときに知っておきたいケアの知識

たとえ予防していても、褥瘡ができてしまう場合もあります。下記では、褥瘡ができてしまった場合に必要なケアを紹介します。
日常生活でのケア
まずは、医師や看護師、ケアマネジャーに褥瘡の症状を報告し、適切な治療が受けられるようにつなげることが介護職員の重要な役割です。
褥瘡が発生したあとも、予防と同様に「栄養管理」や「体位変換」、「身体の清潔保持」などのケアが大切です。発生後は患部に留意しながらケアをし、きちと記録をとりましょう。
褥瘡が治ったあとも、再発のリスクがあるので、先述した予防法を実践し、再発予防に努めます。一度褥瘡になった部位は、その方の圧力がかかりやすい部位なので、過去の発生箇所を中心に一般的な好発部位も注意深く観察しましょう。
福祉用具でのケア
体圧分散寝具には、予防だけではなく、褥瘡のケアに適したものもあります。さまざまなマットレスがあるので、本人の症状に合わせたものを選びましょう。
ただし、エアーマットは沈み込みが大きく寝返りがうちにくくなることも知っておく必要があります。
薬物管理でのケア
褥瘡の治療用の塗り薬(軟膏)には、さまざまな種類があります。傷の状態や目的によって使い分けられるため、介護者は知っておいて損はないでしょう。下記にその特徴を紹介します。
油脂性軟膏:褥瘡によって生じた傷の表面を保護する
乳剤性軟膏:乾燥した組織に水分を与える
水溶性軟膏:浸出液を吸収する
正しく伝えるために……医療連携時のポイント
褥瘡は、皮膚疾患のため、医療職との連携が不可欠です。
介護職が医療職と連携するときのポイントとしては、褥瘡の状態を「深さ」「色」「大きさ」の観点から伝えることが大切です。
そうすることによって、端的に正しい情報が伝わるでしょう。
さらにもうひとつ、介護職員のみなさんに知っておいてほしいことがあります。
それは、強い睡眠薬によって、褥瘡を発生させるリスクがあるということ。
強い睡眠薬は、その効果によって、寝返りが打てないほど深い睡眠状態に陥いることもあります。寝返りが打てないと褥瘡のリスクが高まるので、睡眠薬には非常に注意が必要です。
たとえば、夜のコールが頻回でいつも眠ってくれない利用者さんに困っていたとします。そこで、「夜寝てくれなくて困っています」と医師に報告すると睡眠薬や睡眠導入剤が処方させるかもしれません。処方されたお薬でも改善が見られない場合、どんどん強いお薬になっていきます。利用者さんは深い睡眠状態に陥り、寝返りが打てず褥瘡へと発展していく……という可能性があるのです。つまり、介護職員の発言によっては、間接的に褥瘡のリスクを高めている場合もあります。
そのことを認識しているかしていないかで大きな差が出てくると思うので、ぜひ知っておいてほしいと思います。
これらを認識したうえで、介護職員のみなさんにはぜひプライドを持って、情報を伝えていってほしいと思います。
なぜなら、一番利用者さんと接し、利用者さんのことを把握しているのが介護職員だからです。
医師や看護師よりも、利用者さんのことを観察し、ケアしている介護職員だからこそ、伝えられることはたくさんあります。
「介護」は誇り高い仕事だと思います。不安にならずに、プロ意識を持って堂々と仕事をしてほしいと思います。
医師の視点からみた、介護職員にできること
褥瘡は、発生しないように予防することが一番大事です。
予防するには、先述したように日常的なケアが必要です。
その日常的なケアを担い活躍するのが、介護職員のみなさんであるといえます。多くの人が介護職員のケアを必要としているので、必要な知識と技術を得て、適切なケアを提供し続けてほしいと思います。
また、長時間利用者さんと接する介護職員だからこそ、身体的なケアだけではなく、メンタル面のケアも行えると思います。
「この方は何に生きがいを感じているのだろう」と関心を持ち、その人の生きる希望を知る。その希望に本人が少しでも関われるように環境を整えていくと、格段と褥瘡のリスクを減らせると思います。
「病は気から」と言いますが、やはり心の健康は大切です。
利用者さんの心も身体もともにケアできるのが、プロの介護職員ではないでしょうか。
元施設長の医師から、悩める介護職員へアドバイス

いくら介護が素敵な仕事であるといっても、現実は苦しいことの連続で、たくさんの悩みがあると思います。
そんなときは、同じ施設の上司や先輩、同僚だけではなく、他の職場の介護職員と関わってみてはどうでしょうか。今はイベントや勉強会など、介護職員が集まれる場所はたくさんあります。
小さな世界で集まって悩みを言うと、何の発展もなく、それで終わりになりかねません。多くの人が集まる場であれば、自分の悩みに対して適切な回答をくれる人がいたり、他の人の話を聞くだけでやる気が起きたりすることもあります。
自分の中で抱え込まずに、適切な人に相談して、自分が成長していける環境を整えることが大事だと思います。
もし、今の職場が成長できる環境でないのであれば、転職してもいいと思います。私も、たくさん転職してきました。同じ業界でも、環境によってこんなにも違うんだなと感じます。
転職するときのひとつのポイントは、「その職場を卒業した」と思えるほどまで、突き詰めて学ぶこと。自分はこれ以上ここで学ぶことはないと思えるくらいまでがんばれば、自ずと次の職場が決まり、キャリアアップしていきます。
私は介護施設の施設長をしていたので、介護職員のつらい環境は重々承知しているつもりです。だからこそ、不平不満だけを言っているのはもったいないと思うのです。環境や他人のせいにする人生では、介護職員の人生は良くならないと思います。
まだまだ発展途上の介護業界だから、現状で満足せず、たとえば医療知識を得たり、組織経営を学んだりして、自己を向上させてほしいと思います。
そうすることによって、社会からさらに必要としてもらえ、それなりのポジションを得られるでしょう。
介護は、今後さらに社会から必要とされる仕事です。
多くの人の役に立っていることを誇りに、学び続けて、人生を切り開いていってください。
※この取材記事の内容は、2018年9月に行った取材に基づき作成しています。




















